心衰的识别与诊断,在现实生活中有些人生病了都不知道,那哪些方法可以识别自己得了心衰,很多人都不是很了解,下面就由我来带大家了解一下怎么样识别心衰和在现实生活中要怎么诊断心衰:
心力衰竭(heartfailure)简称心衰,是指由于心脏的收缩功能和(或)舒张功能发生障碍,不能将静脉回心血量充分排出心脏,导致静脉系统血液淤积,动脉系统血液灌注不足,从而引起心脏循环障碍症候群,此种障碍症候群集中表现为肺淤血、腔静脉淤血。 心力衰竭并不是一个独立的疾病,而是心脏疾病发展的终末阶段。其中绝大多数的心力衰竭都是以左心衰竭开始的,即首先表现为肺循环淤血。
心力衰竭并不是一个独立的疾病,而是心脏疾病发展的终末阶段。其中绝大多数的心力衰竭都是以左心衰竭开始的,即首先表现为肺循环淤血。
一、风湿热和风湿性心脏炎是学龄儿童心力衰竭的首要病因,常在冬春季节发病。心力衰竭多见于重症心脏炎患儿,急性期以左心衰竭或全心衰竭力多见。主要表现有:①发病前2-3周常有急性扁桃体炎或咽炎发作史;②有发热贫血等全身症状;③心悸、气急、心前区不适、心动过速(与体温不相称X心脏增大、收缩期杂音、舒张期奔马律、心前区刺痛与心包摩擦音等心包炎的征象;④有急性关节炎、关节酸痛、环形红斑、结节性红斑。 皮下小结等心脏外表现;⑤心电图P五间期延长;⑤红细胞沉降率增快、抗链“O”滴定度升高(反应蛋白阳性、鼓蛋白增高有辅助诊断意义。病毒性心肌炎常在婴儿中引起心力衰竭,与风湿性心脏炎鉴别困难,如杂音明显提示心瓣受累,则支持风湿性心脏炎的诊断。
皮下小结等心脏外表现;⑤心电图P五间期延长;⑤红细胞沉降率增快、抗链“O”滴定度升高(反应蛋白阳性、鼓蛋白增高有辅助诊断意义。病毒性心肌炎常在婴儿中引起心力衰竭,与风湿性心脏炎鉴别困难,如杂音明显提示心瓣受累,则支持风湿性心脏炎的诊断。
二、风湿性心脏瓣膜病是青年和成年人心力衰竭最常见的病因,亦可见于学龄期儿童。常由上呼吸道感染、风湿活动、劳累、心房颤动、妊娠、分娩或贫血而诱发心力衰竭。早期心力衰竭多表现为肺淤血或左心衰竭,严重时可发生肺水肿。晚期通常为慢性全心衰竭。
风湿性心瓣病表现为二尖瓣狭窄、二尖瓣双病变(狭窄合并关闭不全),或双瓣膜病变[二尖瓣与主动脉瓣狭窄和(或)关闭不全]。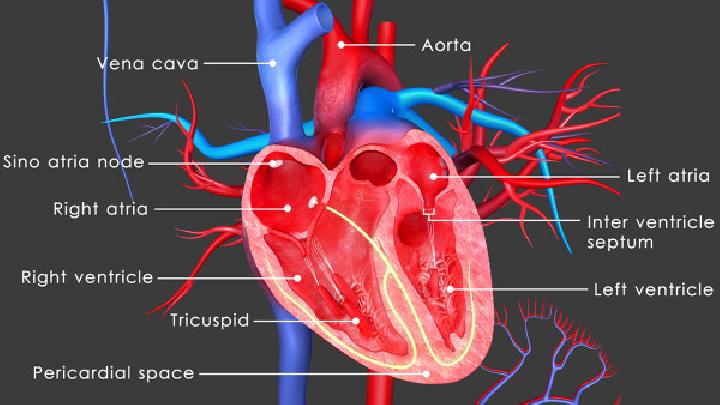 可根据杂音特点等作出心瓣受损的诊断。但在心力衰竭时,二尖瓣狭窄或主动脉瓣关闭不全的舒张期杂音可被肺淤血的呼吸音或肺部竣音所覆盖引动房颤动或心室率加速影响心室肌充盈,也可使杂音减轻或消失,给诊断带来困难,直至心力衰竭控制后杂音才易于听清。扩张型心肌病和贫血性心脏病亦可因心腔扩大形成二尖瓣相对性关闭不全,可在心尖区出现2/6-3/6级收缩期杂音或伴有舒张期杂音,与器质性二尖瓣关闭不全的鉴别是在心力衰竭或贫血控制后减轻或消失。超声心动图对诊断有无器质性二尖瓣狭窄、主动脉瓣狭窄有独特价值。
可根据杂音特点等作出心瓣受损的诊断。但在心力衰竭时,二尖瓣狭窄或主动脉瓣关闭不全的舒张期杂音可被肺淤血的呼吸音或肺部竣音所覆盖引动房颤动或心室率加速影响心室肌充盈,也可使杂音减轻或消失,给诊断带来困难,直至心力衰竭控制后杂音才易于听清。扩张型心肌病和贫血性心脏病亦可因心腔扩大形成二尖瓣相对性关闭不全,可在心尖区出现2/6-3/6级收缩期杂音或伴有舒张期杂音,与器质性二尖瓣关闭不全的鉴别是在心力衰竭或贫血控制后减轻或消失。超声心动图对诊断有无器质性二尖瓣狭窄、主动脉瓣狭窄有独特价值。
三、高血压性心脏病心力衰竭多见于原发性高血压、肾性高血压和妊娠毒血症患者,早期多表现为左心衰竭。劳力后有心悸、气急、端坐呼吸。重者在夜间出现心源性哮喘,呼吸带有哮鸣音,伴咳嗽、极度呼吸困难。也可迅速发展为急性肺水肿或血压突然下降,出现休克。心源性哮喘须与支气管哮喘进行鉴别,其鉴别为:①心源性哮喘有引起急性肺淤血的心脏病基础如高血压、心肌梗死。 二尖瓣狭窄,而支气管哮概分病例有过敏史,过去有长期哮喘史;②前者多在中年以上,常在熟睡时发作,坐或站起后减轻,而后者多见于年轻者,任何时间均可发作,冬春季节发作较多;③前者有高血压、二尖瓣狭窄或主动脉瓣病变的体征,左室和左房增大,常有奔马律,肺部湿性暧音及干性很音(哮鸣音),而后者血压正常或暂时略为升高,心脏正常,肺有哮鸣音;④X线检查,前者有心脏增大,肺淤血,而后者心脏正常,肺野清晰。
二尖瓣狭窄,而支气管哮概分病例有过敏史,过去有长期哮喘史;②前者多在中年以上,常在熟睡时发作,坐或站起后减轻,而后者多见于年轻者,任何时间均可发作,冬春季节发作较多;③前者有高血压、二尖瓣狭窄或主动脉瓣病变的体征,左室和左房增大,常有奔马律,肺部湿性暧音及干性很音(哮鸣音),而后者血压正常或暂时略为升高,心脏正常,肺有哮鸣音;④X线检查,前者有心脏增大,肺淤血,而后者心脏正常,肺野清晰。
原发性高血压并发心力衰竭多见于中年以上患者,男性稍多,常有5-10年高血压史,血路过21/13kPa(160/100mmHgg),体检,X线与心电图显示明显的左心室肥厚与劳损等改变,超声心动图显示左室内径增大、主动脉增宽、主动脉壁较僵硬,并有室间隔与左室壁厚度增加。 妊娠中毒症引起。动力衰竭是突然在妊娠晚期、分娩期或产后10d之内或产后更长时间内出现心力竭。一般都有不同程度的高血压。蛋白尿和水肿等妊娠中毒症的基本病征。发病急骤,以左心衰竭力主,常在卧床休息或睡眠中突然发作。X线检查心影增大,心电图有ST-T改变,与原发性高血压和慢性肾炎心力衰竭的鉴别是本病无既往史,且在产后心力衰竭控制半年后心脏形态可恢复正常。
妊娠中毒症引起。动力衰竭是突然在妊娠晚期、分娩期或产后10d之内或产后更长时间内出现心力竭。一般都有不同程度的高血压。蛋白尿和水肿等妊娠中毒症的基本病征。发病急骤,以左心衰竭力主,常在卧床休息或睡眠中突然发作。X线检查心影增大,心电图有ST-T改变,与原发性高血压和慢性肾炎心力衰竭的鉴别是本病无既往史,且在产后心力衰竭控制半年后心脏形态可恢复正常。
四、肾性心脏病急性肾小球肾炎的心血管改变为:①高血压;②心脏增大;③心电图显示心肌损害;④心力衰竭。急性肾小球肾炎患者的心力衰竭,有15%-30%多发生在起病第一周内,表现为急性左心衰竭或全心衰竭。重者发展为急性肺水肿,可在数小时至1-2d内危及生命。 心力衰竭的发生与高血压、,乙肌损害和钠水储留、血容量增多有关,尤以后者更为重要。本病多见于儿童,男孩多于女孩,发病前多先有链球菌感染史。水肿(先从颜面部开始的下行性水肿)、少尿、血尿、血压增高以舒张压增高显著。少数可并发高血压脑病或惊厥。心脏轻、中度扩大,可有奔马律心电图示心肌损害或左室高血压。实验室检查有急性肾小球肾炎的尿改变。诊断一般不难。
心力衰竭的发生与高血压、,乙肌损害和钠水储留、血容量增多有关,尤以后者更为重要。本病多见于儿童,男孩多于女孩,发病前多先有链球菌感染史。水肿(先从颜面部开始的下行性水肿)、少尿、血尿、血压增高以舒张压增高显著。少数可并发高血压脑病或惊厥。心脏轻、中度扩大,可有奔马律心电图示心肌损害或左室高血压。实验室检查有急性肾小球肾炎的尿改变。诊断一般不难。
五、慢性肺源性心脏病是中老年人心力衰竭最常见的病因之一,多见于4O岁以上。诊断主要依据:①长期肺或胸部表现如慢性支气管炎与肺气肿的症状与体征;②明显的体循环淤血症状群;③呼吸困难和发绀较其他病因所致的心力衰竭显著,心力衰竭控制后发绀明显减轻或消失;④实验室检查氧分压降低、二氧化碳分压升高,血出降低等改变。
通过以上的介绍,我想各位对心衰的识别与诊断有了一定的认知,希望对各位有所帮助。
白内障手术后出现心力衰竭可能让人措手不及,但这并非不常见的情况。术后心衰可能由多种因素引起,如术后的应激反应、材料排斥、感染、以及血压控制不佳等。患者应在医生指导下,通过药物或其他手段来控制病情,确保术后恢复顺利。 1、术后应激反应:白内障手术通常在局部麻醉下进行,虽然手术本身并不复杂,但对于某些患者,手术的紧张和焦虑可能会引发心率加快,增加心脏负担,从而导致心衰。面对这种情况,患者可以通过适当休息和放松心情来缓解症状。术后保持平和的心态,或许能让身体更快地恢复。 2、材料排斥反应:每个人的体质不同,有些患者可能对手术中使用的某些材料产生过敏反应。这种排斥反应可能会引起炎症,刺激心肌,进而导致心力衰竭。在这种情况下,医生可能会建议使用抗过敏药物,如盐酸西替利嗪片或马来酸氯苯那敏片来缓解症状。 3、感染:手术过程中如果没有严格遵循无菌操作,感染的风险就会增加。感染可能引发炎症性心脏病,进而导致心衰。为防止感染,患者可能需要服用抗生素,如阿莫西林克拉维酸钾分散片或阿奇霉素分散片,这些药物可以有效地控制感染。 4、血压控制不佳:对于有高血压病史的患者,术后血压控制不佳可能会加重心脏负担,引发心衰。保持血压稳定是非常重要的,患者可以在医生的建议下使用药物,如盐酸普萘洛尔片来帮助控制血压。 5、其他因素:术后过度劳累或情绪波动也可能诱发心衰。为了避免这种情况,患者应注意休息,保持心情愉悦,避免情绪过于激动。术后适当的休息和保暖也是非常重要的,避免身体受凉,以免加重病情。 白内障手术后的恢复期,患者需要特别注意身体的变化,及时就医处理不适症状。保持良好的生活习惯,积极配合医生的治疗建议,有助于更好地恢复健康。术后不仅需要关注眼部的恢复,还要关注整体健康状况,以确保术后康复的顺利进行。
心衰水肿可以通过药物治疗、生活方式调整和饮食控制来缓解。具体方法包括使用利尿剂、限制盐分摄入、适度运动等。 1、药物治疗 心衰水肿的主要原因是心脏泵血功能下降,导致体液潴留。利尿剂是治疗心衰水肿的首选药物,能够帮助排出体内多余水分。常用的利尿剂包括呋塞米、氢氯噻嗪和螺内酯。这些药物通过增加尿液排出量,减轻水肿症状。利尿剂的使用应在医生指导下进行,避免电解质紊乱等副作用。 2、饮食控制 限制盐分摄入是缓解心衰水肿的重要措施。过多的盐分会加重体液潴留,导致水肿加重。建议每日盐摄入量控制在5克以下,避免食用高盐食品如腌制食品、加工肉类和快餐。同时,增加富含钾的食物如香蕉、菠菜和土豆,有助于平衡体内电解质。 3、生活方式调整 适度运动有助于改善心衰患者的血液循环,减轻水肿。建议选择低强度运动如散步、瑜伽或游泳,每次20-30分钟,每周3-5次。运动时应注意避免过度劳累,保持心率在安全范围内。抬高下肢有助于减轻下肢水肿,尤其是在夜间休息时。 4、监测体重和症状 心衰患者应每日监测体重,体重突然增加可能是体液潴留的信号。如果体重在2-3天内增加超过2公斤,应及时就医调整治疗方案。同时,注意观察其他症状如呼吸困难、疲劳加重等,这些可能是心衰恶化的表现。 心衰水肿的治疗需要综合药物、饮食和生活方式调整。通过合理用药、控制盐分摄入、适度运动和定期监测,可以有效缓解水肿症状,改善生活质量。如果症状持续或加重,应及时就医调整治疗方案。
轻微心衰通过及时干预和科学管理,有可能恢复正常或显著改善。心衰的恢复与病因、治疗方式及生活方式调整密切相关,关键在于早期发现和综合管理。 1、心衰的病因 心衰的病因复杂,可能与遗传、环境、生理因素及疾病相关。 - 遗传因素:家族中有心衰病史的人群,患病风险较高。 - 环境因素:长期暴露于空气污染、吸烟或二手烟环境,可能增加心衰风险。 - 生理因素:高血压、糖尿病、肥胖等慢性疾病是心衰的常见诱因。 - 病理因素:冠心病、心肌炎、心脏瓣膜病等疾病可能直接导致心衰。 2、心衰的治疗方法 轻微心衰的治疗以药物、生活方式调整和定期监测为主。 - 药物治疗: - 利尿剂:如呋塞米,帮助排出体内多余水分,减轻心脏负担。 - ACE抑制剂:如依那普利,扩张血管,降低血压,改善心脏功能。 - β受体阻滞剂:如美托洛尔,减慢心率,减少心脏耗氧量。 - 生活方式调整: - 饮食控制:低盐、低脂饮食,减少心脏负担。 - 适度运动:如散步、瑜伽,增强心肺功能,但需避免过度劳累。 - 定期监测:定期检查血压、心率、体重等指标,及时调整治疗方案。 3、心衰的恢复可能性 轻微心衰的恢复取决于病因和治疗效果。 - 早期干预:在症状轻微时及时治疗,恢复的可能性较大。 - 综合管理:结合药物、饮食、运动和心理调节,可显著改善心脏功能。 - 长期坚持:心衰管理是一个长期过程,需持续关注和调整。 轻微心衰的恢复并非一蹴而就,但通过科学的治疗和生活方式调整,患者可以显著改善生活质量,甚至恢复正常心脏功能。关键在于早期发现、积极治疗和长期管理。
八十岁心衰竭的严重程度因人而异,具体能活多久取决于病情、治疗及生活方式。心衰竭是一种慢性疾病,但通过规范治疗和健康管理,患者仍可延长寿命并提高生活质量。 1、心衰竭的严重性 心衰竭是由于心脏功能减退,无法有效泵血,导致全身供血不足。八十岁患者因年龄大、器官功能衰退,病情可能更为复杂。心衰竭分为四个等级,等级越高,病情越严重。第四级患者可能出现严重呼吸困难、水肿等症状,甚至危及生命。 2、影响寿命的因素 - 病情严重程度:轻度心衰竭患者通过治疗可长期稳定,而重度患者预后较差。 - 合并症:如高血压、糖尿病、慢性肾病等会加重病情,影响寿命。 - 治疗依从性:规范用药、定期复查、调整生活方式可显著改善预后。 - 心理状态:积极心态有助于提高治疗效果和生活质量。 3、治疗方法 - 药物治疗:常用药物包括利尿剂(如呋塞米)、ACE抑制剂(如依那普利)、β受体阻滞剂(如美托洛尔),可减轻心脏负担,改善症状。 - 手术治疗:对于严重患者,可考虑心脏再同步化治疗(CRT)、植入式心脏除颤器(ICD)或心脏移植。 - 生活方式调整:低盐饮食、适量运动(如散步、太极拳)、戒烟限酒、控制体重。 - 心理支持:家人陪伴、心理咨询可帮助患者缓解焦虑,增强治疗信心。 4、预后与生活质量 八十岁心衰竭患者通过规范治疗和健康管理,仍可延长寿命。轻度患者可能存活数年甚至更久,重度患者需密切监测病情变化。定期复查、调整治疗方案、保持良好心态是关键。 心衰竭虽为慢性疾病,但通过科学治疗和健康管理,八十岁患者仍可改善生活质量,延长寿命。关键在于早发现、早治疗,并坚持健康的生活方式。
心衰细胞衰竭是指心脏功能逐渐下降,导致心脏无法有效泵血,进而引发全身器官供血不足的病理状态。其核心原因是心肌细胞受损或功能异常,常见于高血压、冠心病、心肌病等疾病。治疗需根据病因采取药物、手术或生活方式调整。 1、遗传因素 部分心衰与遗传相关,如家族性心肌病或遗传性心律失常。这些疾病可能导致心肌细胞结构异常或电生理紊乱,最终引发心衰。对于有家族史的人群,建议定期进行心脏检查,早期发现并干预。 2、环境因素 长期暴露于高污染环境、吸烟、酗酒等不良生活习惯会增加心衰风险。空气污染中的微小颗粒物可能直接损害心肌细胞,而吸烟和酗酒则会导致血管硬化和心肌缺血。改善生活环境、戒烟限酒是预防心衰的重要措施。 3、生理因素 年龄增长、肥胖、糖尿病等生理因素也会增加心衰风险。随着年龄增长,心肌细胞再生能力下降;肥胖和糖尿病则会导致心脏负担加重和代谢异常。控制体重、管理血糖水平有助于降低心衰风险。 4、外伤 严重胸部外伤或心脏手术可能导致心肌细胞直接损伤,进而引发心衰。对于外伤患者,需密切监测心脏功能,必要时进行康复治疗。 5、病理因素 高血压、冠心病、心肌炎等疾病是心衰的常见病因。高血压会增加心脏负荷,冠心病导致心肌缺血,心肌炎则直接损害心肌细胞。针对不同疾病,治疗方法也有所不同。例如,高血压患者需服用降压药(如ACE抑制剂、β受体阻滞剂),冠心病患者可能需要支架植入或搭桥手术,心肌炎患者则需抗炎治疗。 6、治疗方法 药物治疗是心衰的基础,常用药物包括利尿剂(如呋塞米)、ACE抑制剂(如依那普利)和β受体阻滞剂(如美托洛尔)。对于严重心衰患者,可能需要植入心脏起搏器或进行心脏移植手术。生活方式调整也至关重要,如低盐饮食、适量运动(如步行、游泳)和情绪管理。 心衰细胞衰竭是一种复杂的病理状态,需从病因入手进行综合治疗。通过药物、手术和生活方式调整,可以有效改善症状并延缓疾病进展。对于高风险人群,定期体检和早期干预是预防心衰的关键。
充血性心衰的治疗中,利尿剂、ACE抑制剂和β受体阻滞剂是三大核心药物,分别用于缓解症状、改善心脏功能和降低死亡率。这些药物通过不同机制协同作用,帮助患者控制病情。 1、利尿剂 利尿剂是充血性心衰治疗的基础药物,主要用于缓解液体潴留和水肿症状。常见药物包括呋塞米、氢氯噻嗪和螺内酯。呋塞米通过抑制肾小管对钠和水的重吸收,快速减轻心脏负担;氢氯噻嗪适用于轻度水肿患者;螺内酯则具有保钾作用,适合长期使用。利尿剂的使用需注意电解质平衡,定期监测血钾和肾功能。 2、ACE抑制剂 ACE抑制剂通过抑制血管紧张素转换酶,减少血管收缩和心脏负荷,改善心脏功能。常用药物有依那普利、贝那普利和雷米普利。这些药物不仅能缓解症状,还能降低心衰患者的死亡率和住院率。使用ACE抑制剂时需监测血压和肾功能,避免低血压和高钾血症。 3、β受体阻滞剂 β受体阻滞剂通过减慢心率、降低心肌耗氧量,改善心脏功能并延长患者生存期。常用药物包括美托洛尔、比索洛尔和卡维地洛。这些药物需从小剂量开始,逐渐加量至目标剂量,以避免初期可能加重症状的风险。长期使用可显著降低心衰患者的猝死风险。 充血性心衰的治疗需要个体化方案,结合患者的具体情况选择合适的药物组合。定期随访和调整用药是确保治疗效果的关键。通过科学用药和生活方式管理,患者可以有效控制病情,提高生活质量。
心衰导致心脏增大后,部分患者的心脏功能可以通过治疗得到改善,但完全恢复的可能性较低。治疗方法包括药物治疗、生活方式调整和手术治疗。 1、药物治疗 药物治疗是心衰管理的核心。常用药物包括: - 利尿剂:如呋塞米,帮助排出体内多余水分,减轻心脏负担。 - ACE抑制剂:如依那普利,扩张血管,降低血压,改善心脏功能。 - β受体阻滞剂:如美托洛尔,减慢心率,减少心脏耗氧量。 2、生活方式调整 生活方式的改变对心衰患者至关重要: - 低盐饮食:每日盐摄入量控制在5克以下,避免水肿和血压升高。 - 适度运动:如散步、太极等低强度运动,增强心肺功能。 - 戒烟限酒:减少对心脏的进一步损害。 3、手术治疗 对于严重心衰患者,可能需要手术治疗: - 心脏再同步化治疗(CRT):通过植入设备改善心脏收缩功能。 - 心脏移植:适用于终末期心衰患者,但供体有限。 - 左心室辅助装置(LVAD):帮助心脏泵血,作为移植前的过渡治疗。 心衰导致的心脏增大虽然难以完全恢复,但通过综合治疗可以显著改善症状和生活质量。患者应积极配合医生治疗,定期复查,调整生活方式,延缓疾病进展。
心衰全身浮肿是一种严重的症状,通常提示心脏功能显著下降,需要及时就医。心衰导致全身浮肿的原因包括心脏泵血能力不足、液体潴留以及肾脏功能受损。治疗方法包括药物治疗、生活方式调整和必要时的手术干预。 1、心脏泵血能力不足 心衰时,心脏无法有效泵血,导致血液回流受阻,液体在组织中积聚,形成浮肿。这种情况常见于左心衰或右心衰,尤其是右心衰时,静脉压力升高,液体更容易渗入组织间隙。治疗上,医生可能会开具利尿剂(如呋塞米)、ACE抑制剂(如依那普利)或β受体阻滞剂(如美托洛尔),以减轻心脏负担并促进液体排出。 2、液体潴留 心衰患者常伴有钠水潴留,这与肾脏调节功能失调有关。过多的钠和水分滞留在体内,加重浮肿。限制钠盐摄入是重要的生活方式调整措施,每日钠摄入量应控制在2克以下。同时,适量饮水(每日1.5-2升)有助于维持体液平衡,避免过量饮水加重心脏负担。 3、肾脏功能受损 心衰可能导致肾脏血流减少,影响其排泄功能,进一步加重浮肿。治疗上,除了利尿剂,医生可能会建议使用醛固酮拮抗剂(如螺内酯)以改善肾脏功能。定期监测肾功能指标(如肌酐和尿素氮)是必要的。 4、生活方式调整 饮食上,建议选择低盐、低脂、高纤维的食物,如新鲜蔬菜、水果和全谷物。运动方面,适度的有氧运动(如步行、游泳)有助于改善心肺功能,但需在医生指导下进行,避免过度劳累。 5、手术干预 对于药物治疗效果不佳的患者,可能需要考虑手术干预。常见的手术方式包括心脏再同步化治疗(CRT)、植入式心脏除颤器(ICD)或心脏移植。这些手术旨在改善心脏功能,减轻浮肿症状。 心衰全身浮肿是一种需要高度重视的症状,及时就医并遵循医生的治疗方案是关键。通过药物治疗、生活方式调整和必要的手术干预,可以有效控制症状,改善生活质量。定期随访和监测病情变化是长期管理的重要部分。
充血性心衰是心衰的一种类型,主要区别在于充血性心衰伴随明显的体液潴留和循环充血症状。心衰是心脏泵血功能下降的统称,而充血性心衰则特指因心脏功能不全导致体液在体内积聚,表现为肺淤血、下肢水肿等症状。治疗需根据具体类型和症状采取药物、生活方式调整等方法。 1、充血性心衰与心衰的区别 心衰是心脏无法有效泵血的综合表现,分为收缩性心衰和舒张性心衰。充血性心衰是心衰的一种亚型,主要表现为体液潴留和循环充血,常见症状包括呼吸困难、下肢水肿、肝脾肿大等。充血性心衰的病因可能与高血压、冠心病、心肌病等基础疾病相关。 2、充血性心衰的病因 - 遗传因素:家族中有心脏病史可能增加患病风险。 - 环境因素:长期高盐饮食、缺乏运动、吸烟等不良生活习惯可能诱发心衰。 - 生理因素:年龄增长、肥胖、糖尿病等代谢性疾病可能加重心脏负担。 - 外伤或病理因素:心肌梗死、心肌炎等疾病可能导致心脏功能受损,进而发展为充血性心衰。 3、充血性心衰的治疗方法 - 药物治疗: 1. 利尿剂(如呋塞米):帮助排出体内多余液体,缓解水肿和呼吸困难。 2. ACE抑制剂(如依那普利):扩张血管,减轻心脏负担。 3. β受体阻滞剂(如美托洛尔):降低心率和血压,改善心脏功能。 - 生活方式调整: 1. 低盐饮食:每日盐摄入量控制在5克以下,减少体液潴留。 2. 适量运动:如散步、瑜伽等低强度运动,增强心肺功能。 3. 戒烟限酒:避免烟草和酒精对心脏的进一步损害。 - 手术治疗:对于严重病例,可能需要植入心脏起搏器或进行心脏移植。 充血性心衰是心衰的一种特殊表现,治疗需结合药物、生活方式调整和必要的手术干预。早期诊断和规范治疗是改善预后的关键。患者应定期监测血压、心率等指标,并遵循医生建议进行长期管理。
充血性心衰的治疗药物主要包括利尿剂、ACE抑制剂和β受体阻滞剂,这些药物通过减轻心脏负担、改善心脏功能来缓解症状。治疗需根据患者具体情况选择药物组合,并定期监测效果。 1、利尿剂 利尿剂是充血性心衰治疗的基石,主要用于缓解液体潴留和水肿。常见的利尿剂包括呋塞米、氢氯噻嗪和螺内酯。呋塞米通过促进尿液排出,减少体内多余液体,从而减轻心脏负担。氢氯噻嗪适用于轻度心衰患者,而螺内酯则具有保钾作用,适合长期使用。使用利尿剂时需注意电解质平衡,避免低钾或低钠血症。 2、ACE抑制剂 ACE抑制剂通过抑制血管紧张素转换酶,降低血管阻力,减轻心脏后负荷。常用药物包括依那普利、贝那普利和雷米普利。这些药物不仅能改善心衰症状,还能延缓疾病进展。使用ACE抑制剂时需监测肾功能和血压,避免低血压或肾功能恶化。 3、β受体阻滞剂 β受体阻滞剂通过减慢心率、降低心肌耗氧量,改善心脏功能。常用药物包括美托洛尔、比索洛尔和卡维地洛。这些药物需从小剂量开始,逐渐加量,以避免初期使用时的副作用,如低血压或心动过缓。长期使用可显著降低心衰患者的死亡率和住院率。 4、其他辅助药物 对于部分患者,可能需要使用洋地黄类药物(如地高辛)以增强心肌收缩力,或使用血管紧张素受体拮抗剂(如缬沙坦)替代ACE抑制剂。新型药物如沙库巴曲缬沙坦钠片(ARNI)也被证明对心衰患者有益。 充血性心衰的药物治疗需个体化,患者应在医生指导下选择合适的药物组合,并定期随访以调整治疗方案。通过规范用药和生活方式管理,大多数患者可以有效控制症状,提高生活质量。