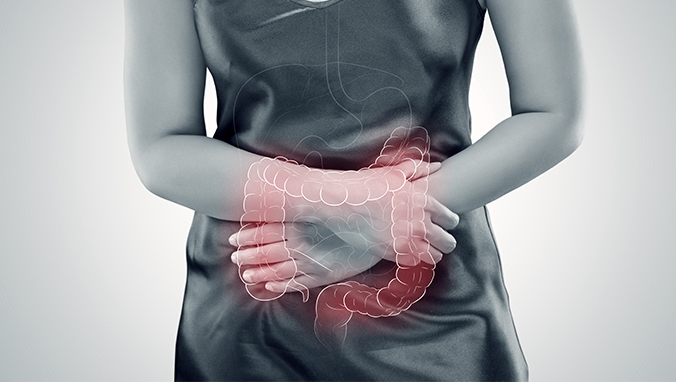
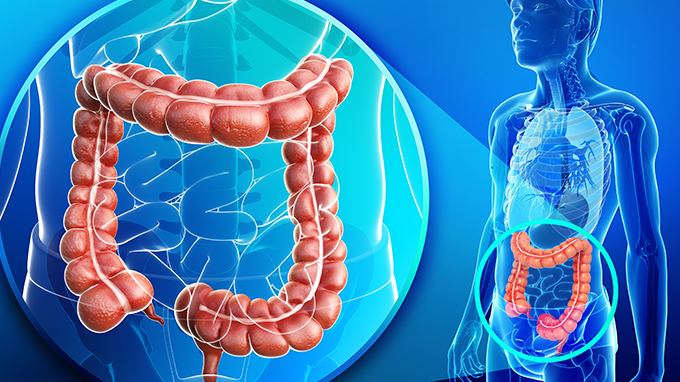
结肠癌怎么治疗
“看病难,看病贵”已经成为当今社会的“顽疾”,是创建和谐社会历程中的障碍之一。在当前关注民生的大环境下,“看病难,看病贵”受到社会的极大关注,这无可厚非。然而,承担着全社会民众健康的600万医务工作者,他们的主要工作就是治病救人,我们称之为行医,“看病难,看病贵”所造成的诸多社会后遗症给他们的行医带来极大的不便,故行医更难!至少,我有这样深刻的感触!
我还是举几个实例作为依据,目的是为了让大家了解行医人的思维和行医人、病人的风险――事实胜于雄辩。
病例一:80高龄结肠癌肠阻。女性,80岁,因反复腹痛、腹胀、食欲不振一月余,以前无腹部手术史。多次就诊,均诊断为不全性肠梗阻,未收住院进一步检查梗阻原因,给予间断输液治疗。2008年10月27日下午,来我院急诊,以不全性肠梗阻收住院。提供两家医院和我院急诊科资料,入院查看病人,病人住院时,恰逢要去做一急诊手术,故将病人家属叫来简单交待病情:不全性肠梗阻诊断明确,但不知其梗阻原因,腹平片示小肠扩张明显,结肠内有大量积便,先抽血化验了解病人的全身情况,暂时用肥皂水灌肠两次,等我们手术回来,血的化验结果已出来,再输液。家属很满意。手术结束后部分化验结果出来,针对化验给予输液治疗。入院第二天,有一项肿瘤标志物很高,提示为肿瘤性梗阻,急查腹部+盆腔CT,提示横结肠占位,需要做肠镜确诊,而周四正好是我院的肠镜日,进行了肠镜检查的准备在下午完成了肠镜,肠镜下诊断结肠癌梗阻肠镜不能通过。至此,通过不到三天(其中二天为周末)的步步检查,病人的病因完全清楚,治疗亦随即产生:急诊手术解除梗阻。这一系列工作看似简单,但每一步都有大量与病人、家属及相关科室的沟通与协调工作。手术得做,然而80岁的高龄又是肿瘤晚期,医生是否愿意做?病人和家属是否同意接受手术?术后远期效果如何?等等诸多疑问,在手术前必须解决。通过医生与病人及家属间的大量沟通,达成一致意见并签署各项繁琐的医疗文书。于10月30日肠镜做完当晚手术,术后恢复顺利,现已出院,这是家属送的书法作品。
病例二:中学物理教师,五次消化道大出血。男,29岁,昌平人。本次因第五次便血急诊入院。在入院前为查找肠道出血原因在北京名医院做了大量的检查,其中包括血管造影和呑服胶囊摄像,仍没有查到确切的出血病因。入院前到入院后第一天,在输血的情况下血色素由10。1下降至6。1克,不过,病人血压和心率还平稳。下消化道出血在没有明确出血病灶和病因的情况下,我们的治疗都是非常被动的:输血止血治疗,被动期望出血的自然停止。而我们所输入的血只能维持血液的正常循环。这个病人前四次治疗均如此,花费了大量的住院费和检查费。而手术治疗最大的风险就是打开肚子后仍然不能确定肠道出血位置和病因,这样就只能关腹了,也就是说白挨一刀。医生在绝大多数情况下是不愿意背负这样的骂名,所以,不到万不得已,是不会开刀手术的。结合这个病人前几次完整的检查资料,我们考虑也只有剖腹探查了,万一找不到出血的肠段,这个白挨一刀的骂名也只能忍辱背负了。我们在极力维持生命体征平稳的前提下,动员病人及家属接受手术治疗。然而,这样一种疗效极不肯定的手术,病人和家属一时难以接受。我给他们三天时间,如果这三天生命体征还平稳或出血停止了,手术也可以取消,但下次如果再次出血,你们仍然面临着这样的选择(当然是指下次病人还住入我科的前提,换了医院后因不了解诊疗经过,治疗方案一时难以得出)。病人和家属在多次与我沟通后决定接受手术治疗,并明确表示不管手术效果如何,决不会怪罪医生!我笑了并回答说:“你我目的是一致的,我们都不愿意出现我所说的白挨一刀,但这种可能性确实是存在的,我们不可能去超越!”。手术如期进行,值得庆幸的是打开肚子我就明白了出血的部位和原因,连术中肠镜都没有使用。
病人术后血色素稳定了,恢复也顺利,现已康复出院。此次手术可谓解决了病人困惑已久的难题。尽管这病人的结局是皆大欢喜,但这样一个过程后面隐藏着无限的险机,会给病人和医生带来无尽的烦恼。这些辛酸也只有手术医生心如明镜。
分享到微信朋友圈
×打开微信,点击底部的“发现”,
使用“扫一扫”即可将网页分享至朋友圈。